Акушерский поворот
Содержание:
- Физиологически оправданное предлежание
- Головное предлежание плода, его виды, отличия от других видов предлежания
- КЛАССИЧЕСКОЕ РУЧНОЕ ПОСОБИЕ ПРИ ТАЗОВОМ ПРЕДЛЕЖАНИИ ПЛОДА
- Факторы, приводящие к осложнениям беременности
- Какие существуют варианты головного предлежания плода?
- Упражнения для коррекции аномальных видов предлежания ребёнка
- Патологоанатомические данные
- Тазовое предлежание плода
- Подходы к диагностике головного предлежания плода
- Членорасположение плода (habitus)
- Особенности профилактики осложнений в родах
Физиологически оправданное предлежание
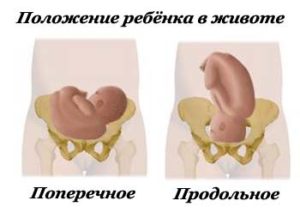
Нормой считается, когда у плода продольное предлежание головное. В таком случае процесс родов не будет осложнен, и младенец, двигаясь вперед головкой, будет способствовать расширению родовых путей. Самым сложным и болезненным моментом в родах является выход головы ребенка. Конечно, опытная акушерка подскажет роженице, как помочь себе и младенцу быстро и менее болезненно пройти этот процесс. Природой все заложено для естественного появления на свет и продольное положение плода является одним из условий для того, чтобы роды прошли природным путем. Это положение встречается у 95 % рожениц. В карточке беременной после каждого УЗИ фиксируется положение плода: если головное предлежание, то в записи указывается позиция №1, а при тазовом положении — позиция №2. В первом случае ребенок находится спиной к левой стороне матки, во втором случае к правой стороне.
Головное предлежание плода, его виды, отличия от других видов предлежания
Расположение ребёнка в матке женщины начинает иметь значение только после 32 недели вынашивания, когда малыш уже совсем большой и переворачиваться в животе ему становится все труднее. До этого периода дитя может вертеться в утробе как ему вздумается.
Головное предлежание плода — самое часто встречаемое и естественное расположение плода в животе беременной. Дитя находится в утробе головкой вниз у входа в малый таз, ноги, соответственно, располагаются вверху живота. В 96–98% случаев ребёнок занимает головное предлежание перед родами, что является наиболее благоприятным для хорошего их течения. Другие виды предлежания являются патологическими и часто роды при них могут потребовать оперативного вмешательства. Кроме благоприятного, существуют ещё такие аномальные виды расположения ребёнка в матке перед родами как: тазовое, поперечное и косое.
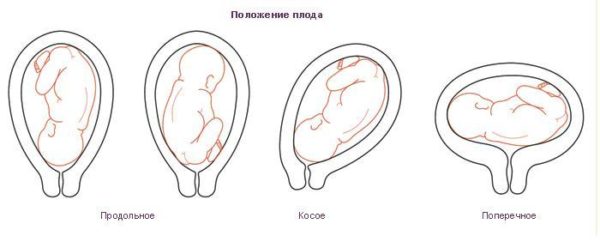
Все виды предлежания плода кроме головного считаются патологическими
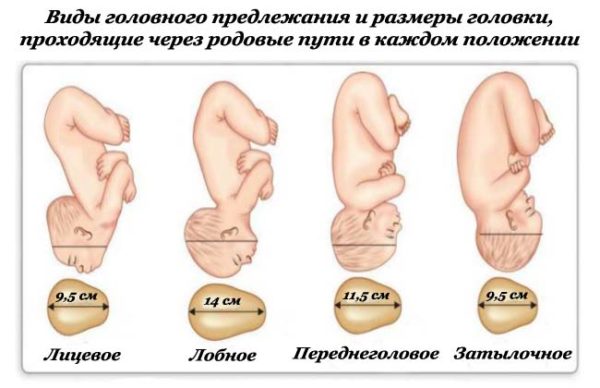
Варианты головного предлежания плода:
- затылочное;
- переднеголовное (теменное);
- лобное;
- лицевое.
Предпочтительным для рождения ребёнка является головное затылочное предлежание. Ребёнок лежит в животике головкой, которая наклонена к грудной клетке, вниз. Лицом малыш в основном бывает обращён в сторону позвоночника мамы. Таким образом, выходить наружу малыш будет самым узким местом головы — затылком. Затылочное расположение плода при рождении наименее травматично для ребёнка и для женщины, роды обычно проходят без сильных повреждений и осложнений. Плод движется по родовым путям затылком вперёд, с согнутой шейкой и подбородком, прижатым к груди.
Затылочное предлежание наиболее благоприятное положение плода перед родами
Переднеголовное или теменное положение плода отмечается тогда, когда малыш обращён к половым путям большим родничком, голова достаточно не наклонена к грудной клетке, а находится в прямом положении. Идти через шейку матки и влагалище при таком предлежании вначале будет темечко. Родоразрешение возможно как с помощью хирургического вмешательства, так и собственными силами женщины. Но и в той и в другой ситуации необходим обязательный контроль состояния малыша для избежания нехватки ему кислорода. Роды с переднеголовным положением малыша зачастую бывают затяжными и травматичными для ребёнка или мамы.
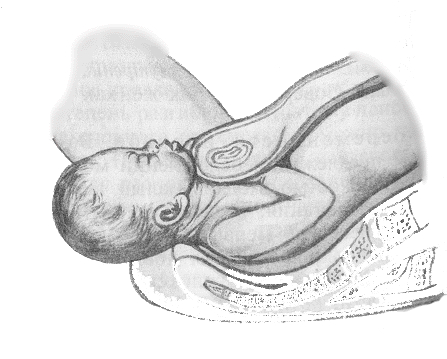
Переднеголовное положение плода во время родов может быть травматичным для мамы и ребенка
Лобное предлежание плода — редкое, но в то же время самое опасное положение ребёнка перед родами. Встречается всего в 1–2% беременностей. Шейка ребёнка распрямляется и малыш становится направлен в сторону родового канала лбом. Плод, в случае родов, должен будет пройти через половые органы самым широким местом головы. Рождение малыша природным способом при данном предлежании недопустимо.
Лицевое предлежание отмечается ещё реже лобного — всего в 0,3% всех беременностей. При данном расположении головка малыша сильно отклонена назад и затылок практически прижат к спине. В случае родов ребёнок продвигается по родовому каналу лицом вперёд, а ведущей точкой становится нос и подбородок. Роды могут быть как естественными, так и с помощью операции. В каждом случае принимается индивидуальное решение по поводу вида рождения, зависящее от множества факторов: параметров таза женщины, веса ребёнка, интенсивности схваток. Несмотря на все обстоятельства беременности, рождение малыша естественным способом при лицевом положении практически такое же опасное и травматичное, как и при лобном положении. Зачастую наблюдаются травмы позвоночника ребёнка. Часто предлежание переходит в лицевое из лобного в момент родов. Реже лицевое положение ещё за некоторое время до родов диагностируют на УЗИ. Такой вид патологии затрагивает чаще повторнородящих дам.
Лобное предлежание плода является 100% показанием к проведению кесарева сечения
КЛАССИЧЕСКОЕ РУЧНОЕ ПОСОБИЕ ПРИ ТАЗОВОМ ПРЕДЛЕЖАНИИ ПЛОДА
Классическое ручное пособие при тазовом предлежании плодазаключается в выведении ручек и головки во втором периоде родов.
Показанием к
ручному пособию является задержка рождения ручек и головки, которая
находится в полости малого таза. Если после рождения туловища до нижних
углов лопатки не произошло рождение ребенка, в течении 2-3 мин, то
приступают к ручному пособию.
Методика. Сначала
освобождают ручки, а затем головку плода. Ручки начинают освобождать
после рождения туловища плода до угла лопатки обращенной кзади. Первой
освобождают ручку, обращенную кзади (к промежности), так как только в
этом отделе родовых путей акушер может ввести руку и достичь локтевого
сгиба ручки плода (рис. 12.11).
• Каждая ручка плода выводится одноименной рукой акушера — правая ручка — правой, левая ручка — левой.
• Первой всегда освобождается ручка, обращенная кзади.
•
Для освобождения обращенной кпереди ручки туловище плода поворачивают
так, чтобы вторая ручка находилась со стороны промежности.
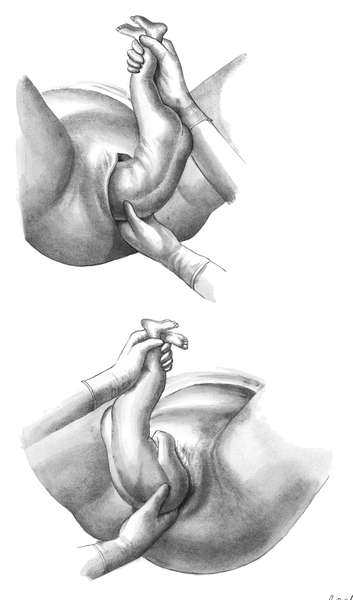 Рис.
Рис.
12.11. Ручное пособие при тазовом предлежании.А — освобождение нижней
левой ручки. Туловище плода отведено к противоположному паху матери; Б —
Освобождение второй (правой) ручки после поворота туловища на 180°
Освобождение
ручек проводят при расположении туловища плода в прямом размере. При
первой позиции левой рукой (см. рис. 12.11) берут за голеностопные
суставы ножек и туловище плода размещают параллельно правому паховому
сгибу матери. Правой рукой входят со стороны промежности в родовые пути и
доходят до локтевого сгиба ручки плода. Умывательным движением (перед
личиком) извлекают ручку. При этом следует избегать сильного давления на
плечевую кость и предплечье из-за опасности их повреждения. Ручка,
обращенная кпереди, иногда рождается сама. Если этого не происходит, то
плод следует повернуть на 180°так, чтобы оставшаяся ручка
была бы обращена к промежности
Для этого двумя руками обхватывают
грудку плода (большие пальцы расположены на спинке) и осторожно
поворачивают плод так, чтобы спинка прошла под лоном. С целью облегчения
такого сложного движения плод следует слегка подтолкнуть вверх, внутрь
матки
Для освобождения второй ручки туловищу плода вновь придается
положение, параллельное паховому сгибу матери, и ручка извлекается за
локтевой сгиб перед личиком плода (умывательное движение).
Факторы, приводящие к осложнениям беременности
Осложнения во время беременности появляются по самым различным причинам. К наиболее значимым из них относятся:
- Генетические нарушения. Этот фактор может носить как случайный, так и наследственный характер. В первом случае подразумевается патология генов плода, появившаяся в результате их случайной рекомбинации из геномов здоровых родителей в момент оплодотворения. Наследственные генетические нарушения передаются эмбриону от его матери и отца, при этом в семье они могут наблюдаться в течение нескольких поколений. Например, наличие родственников с задержкой умственного развития повышает генетический риск осложнения беременности с патологией плода аналогичного характера.
- Инфекции. Вирусные, бактериальные, грибковые заболевания — частая причина патологий, возникающих во время беременности. Попадая в организм матери, инфекционные возбудители провоцируют иммунный ответ, который может воздействовать и на ребенка. Сами они также оказывают негативное влияние на здоровье плода, причем на всех стадиях его развития — от зачатия до родов. Инфекции могут вызывать различные патологические явления в репродуктивной системе женщины, мешающей ей нормально зачать, выносить и родить здорового малыша.
- Заболевания различной природы. Помимо инфекций, негативно повлиять на протекание беременности могут другие врожденные и приобретенные патологии. Сахарный диабет, высокое артериальное давление (гипертензия), аномалии развития органов репродуктивной системы, заболевания сердца и сосудов, почек, печени, доброкачественные и злокачественные новообразования, психические нарушения часто приводят к выкидышам, физической или психической неполноценности рожденного ребенка.
- Вредные привычки. Употребление алкоголя и наркотических веществ (особенно систематическое), курение одного или обоих родителей — еще один распространенный фактор, вызывающий патологии беременности. Этиловый спирт, психотропные вещества, никотин, а также находящиеся в составе спиртных напитков, сигарет и наркотиков примеси обладают канцерогенным и тератогенным действием. Помимо непосредственного риска выкидыша или замершей беременности, они оказывают долгосрочные эффекты, которые могут проявиться у ребенка в подростковом или взрослом возрасте. Одним из самых частых таких последствий является алкогольный синдром плода, проявляющийся в задержке умственного развития, лицевые дефекты, антисоциальное поведение.
- Прием лекарственных препаратов. Осложнить зачатие, вынашивание и роды могут медикаменты, которые принимает женщина в период вынашивания ребенка. К сожалению, многие лекарства имеют выраженный тератогенный эффект, который необходимо учитывать при их назначении. При выпуске каждого препарата предусмотрены его клинические испытания на выявление побочных воздействий на плод. Проблема в том, что далеко не все производители фармацевтики проводят полноценные тесты на тератогенность. Например, широко известна история со снотворным “Талидомид”, который в середине прошлого века привел к массовым случаям рождения детей с аномалиями развития в США.
- Возрастные изменения. Оптимальный возраст для вынашивания здорового ребенка — 20-35 лет. В этот период репродуктивная система женщины наиболее активна, а сама будущая мама психологически подготовлена к беременности. Более ранний и поздний срок наступления беременности существенно повышает риск выкидыша или рождения ребенка с пороками развития. Так, зачатие после 35 лет увеличивает вероятность появления малыша с синдромом Дауна. Ранняя беременность также несет определенные риски, связанные с незрелостью репродуктивной системы будущей мамы.
- Социальное положение. На течение беременности оказывает влияние условия, в которых живет будущая мама. Низкое социальное положение, тяжелая работа, недоедание повышают физическую и эмоциональную нагрузку на женщину. Малый финансовый доход ограничивает ее доступ к современной медицине, заставляет трудиться в период вынашивания, в том числе заниматься предоставлением сексуальных услуг за деньги. Кроме того, часто матери живут в антисанитарных условиях, где велика вероятность заболеть инфекцией.
Среди прочих факторов, повышающих риск осложнения беременности, можно упомянуть неблагоприятную экологическую обстановку, сильный и/или постоянный эмоциональный стресс, случайно или намеренно нанесенные (в том числе посторонними лицами) травмы, нерациональное питание и т. д. Эти причины могут наблюдаться у конкретной женщины как по-отдельности, так и в комплексе — во втором случае существенно усложняется диагностика патологий.
Какие существуют варианты головного предлежания плода?
Головное предлежание плода, продольное положение ребенка при котором остается четким и стабильным, способствует формированию нескольких вариантов расположения головки плода: лицевое, лобное, переднеголовное, затылочное.
Наиболее безопасным и удобным для ребенка считается предлежание сгибательное затылочное. Малый родничок на головке малыша в таком случае выступит осевой точкой перемещения по родовому каналу. Головное предлежание плода в затылочном варианте подразумевает такое перемещение ребенка родовыми путями матери, при котором шейка малыша будет согнута и его появление на свет начнется именно с появления затылка. К такому варианту относятся до 95% родов.
Но сгибы шейки при головном предлежании плода могут быть достаточно разнообразны. Поэтому врачи выделяют 3 основные степени разгибательного предлежания:
Степень 1 — переднетеменное сгибательное затылочное предлежание.
В такой ситуации, как описывалось ранее, на направление движения плода указывает родничок на головке плода. При таком предлежании плода чаще всего происходят самостоятельные роды, но уровень травматизма и матери и ребенка существенно выше. Для таких родов характерны затянутые течения, поэтому врачи практикуют профилактику гипоксии плода.
Степень 2 — лобное предлежание.
При лобном головном предлежании головка плода входит в пути малого таза своим самым широким местом. Но главной точкой движения уже является лоб, который оказывается ниже всех остальных частей тела малыша. При таком головном предлежании плода самостоятельные роды совершенно противопоказаны, срочно требуется экстренное родоразрешение.
Степень 3 — лицевое предлежание.
Лицевое предлежание — это крайняя степень максимального разгибания головки плода. Осевой точкой продвижения по родовым путям женщины является подбородок плода. При родах наблюдается первоначальный выход головки малыша, а после затылка. В таком случае вероятность родов естественным путем 50/50%. Успешные самостоятельные роды возможны при условии маленького плода и широкого таза у матери, в остальных случаях акушеры прибегают к кесареву сечению.
К основным причинам разгибаельного головного предлежания плода относится узкий таз у будущей матери, маточные миомы, аномалии в структуре матки — все это существенно забирает пространство существования плода. Также причинами могут стать многоводие или предлежание плаценты, дряблая брюшная стенка и другое.
Упражнения для коррекции аномальных видов предлежания ребёнка
Если после тридцати двух недель у беременной обнаружили неправильное положение дитя, врачи могут порекомендовать выполнение полезных упражнений, благоприятствующих принятию плодом нормальной для родов позиции. Однако стоит помнить, что иногда имеют место индивидуальные особенности женского организма или ребёнка, которые могут мешать перевороту малыша в правильное расположение, несмотря на качество выполняемых женщиной упражнений.
Существуют также и ограничения к выполнению гимнастики беременной женщиной:
- риск несвоевременных родов;
- предлежание плаценты.
Если же ограничений нет, женщина может попробовать делать простые упражнения:
- Лечь на бок на жесткую поверхность. Полежать 12–15 минут на одной стороне, затем перевернуться на противоположную и полежать ещё столько же времени. Переворачиваться с одного на другой бок следует не менее трёх раз за один подход. Выполнять данные манипуляции стоит два-три раза в день. Эффективность нехитрых действий зачастую бывает высокая и результат проявляется уже в первые 5–7 дней.
- Лечь на спину, под ноги и поясницу положить одеяла таким образом, чтоб ноги были выше головы на 25–30 см. Лежать в этом положении необходимо 20–25 минут, 1–2 раза в день.
-
Занять коленно-локтевую позицию на полу и находиться в такой позе 20–25 минут. Выполнять упражнение стоит 3–4 раза в день.
- Упражнение «Кошечка», для выполнения которого изначально также необходимо занять коленно-локтевую позицию. Находясь в исходном положении прогнуть спину вверх в области поясницы, затем выпрямить спину, не прогибаясь вниз. Выполнять упражнение необходимо 15–20 раз за один подход, 2–3 раза в день. «Кошечка» полезна всем беременным женщинам, не имеющим противопоказаний, при выполнении этого упражнения матка насыщается кислородом.
- Дольше чем обычно находитесь в стоячей или чуть наклонённой вперёд позе.
- Старайтесь спать на том боку, где находится головка малыша.
-
Плавайте на животе и на спине.
- Исходное положение стоя, ноги на ширине плеч, руки на поясе. Выполняйте медленные наклоны вперёд и назад. Вдох выполняйте в положении стоя, выдох при наклоне. За один подход рекомендуется выполнять 10–20 плавных наклонов.
- Исходное положение то же. Выполняйте плавные наклоны в сторону. На вдохе находитесь в горизонтальном положении и поднимите руки вверх, на выдохе опустите руки и выполните наклон в одну из сторон. За один раз стоит выполнить по 10 наклонов в каждую из сторон.
При выполнении любого из упражнений беременная не должна испытывать дискомфорт, сильную физическую нагрузку или боль. Для достижения наилучшего эффекта выполнять гимнастику рекомендуется не ранее, чем через 2–3 часа после еды. Движения помогают повысить тонус матки и побудить двигательную активность малыша.
В народе поговаривают, что помочь малышу перевернуться можно с помощью наушника с музыкой или источника света, подставленного к нижней части живота. Говорят, что малыш ещё в утробе начинает улавливать звуки и изменения освещённости и из любопытства может перевернуться в сторону внешнего раздражителя.
Если же усилия мамочки оказались ненапрасными и ребёнок с помощью физических упражнений всё-таки занял необходимое положение, стоит помочь ему остаться в естественном предлежании. Прежде всего для этого необходимо носить бандаж. Одевать бандаж стоит в лежачем положении и носить не менее половины дня. Также имеет смысл выполнять пару простых упражнений:
- усядьтесь на пол, ноги согните в коленях и ступни соедините друг с другом. Прижмите колени к полу настолько, насколько это возможно и посидите в таком положении на протяжении 5–15 минут;
- сядьте на стул, стопы прижмите к полу. Медленно поднимайте согнутые ноги вверх на 20–30 см, а затем опускайте в исходное положение. За один подход рекомендуется выполнять 20–30 повторений.
Бывает и такое, что ребёнок самостоятельно переворачивается в естественное для родов положение на последних неделях беременности. Всё-таки природа берёт своё и не стоит паниковать раньше времени.
Так было у моей подруги. После 32 недели ей сообщили, что малыш находится в тазовом предлежании. Она стала выполнять физические упражнения, для того, чтоб ребёнок перевернулся, но они не приносили результата. А спустя неделю, после того как девушка перестала выполнять гимнастику, на очередном УЗИ её обрадовали тем, что плод перевернулся головкой вниз.
Патологоанатомические данные
Патологоанатомические данные указывают на важную роль в развитии П. п. воспалительных изменений децидуальной оболочки и разрастания соединительной ткани. Наряду с дистрофическими процессами в матке и плаценте обнаружены также сдвиги компенсаторного характера. Результатом отделения плаценты от стенки матки с разрывом межворсинчатых пространств, в к-рых циркулирует омывающая ворсины хориона материнская кровь, является кровотечение. Отслойка плаценты от стенки матки происходит иногда во время беременности вследствие растяжения нижнего маточного сегмента, входящего постепенно в состав плодовместилища. Развитию отслойки плаценты также способствуют сокращения матки, особенно в родах, когда каждая схватка сопровождается повышением внутриматочного давления, приводящим к выпячиванию плаценты и плодных оболочек в просвет внутреннего маточного зева. Стенки нижнего маточного сегмента и шейки матки в это время смещаются кверху за счет ретракции маточной мускулатуры, еще больше нарушая прикрепление плаценты к стенке матки. Клинически П. п. проявляется гл. обр. маточными кровотечениями (см.), которые обычно начинаются без видимых причин или в связи с физической нагрузкой, нервным перенапряжением. С. И. Павлова отмечала, что значительная часть женщин указывает на предшествовавшее кровотечению половое сношение. Наиболее часто кровотечение начинается в третьем триместре беременности. Чем ниже место прикрепления плаценты, тем раньше появляется кровотечение. У большинства женщин с неполным П. п. кровотечение начинается в родах, с полным — при беременности. Кровотечение может периодически прекращаться при уменьшении интенсивности маточных сокращений и благодаря достаточно выраженным процессам тромбообразования в месте отслойки плаценты. Остановке кровотечения в родах при частичном П. п. способствует излитие околоплодных вод и интенсивное сокращение матки: плацента при схватке опускается, а предлежащая часть плода прижимает отделившуюся часть плаценты к месту отслойки и оказывает т. о. тампонирующее действие. В случаях полного П. п. кровотечение обычно прогрессирует, вследствие чего возможно развитие анемии (см.), а при массивных кровопотерях — геморрагического шока (см.).
Наиболее опасные осложнения связаны с повторным кровотечением, к-рое может усугубить уже развившиеся анемию и шок. Источником такого кровотечения бывают разрывы шейки матки, к-рая разрыхлена и значительно васкуляризирована вследствие близости плаценты. В последовом и раннем послеродовом периодах кровотечения часто возникают также в связи с недостаточной сократительной способностью матки в области плацентарной площадки (см.), нарушением отслойки плаценты от стенки матки в результате патол, изменений и с меньшей толщиной децидуальной оболочки в нижних сегментах матки, вплоть до развития истинного приращения плаценты (см. Гипотонические кровотечения, Роды). П.п. способствует развитию эмболии околоплодными водами, к-рая сопровождается кровотечением в результате снижения коагуляционных свойств крови, острым фибринолизом (см.). Редко бывают случаи воздушной эмболии (см.), заканчивающиеся внезапной смертью женщины. Развитию септических осложнений в послеродовом периоде способствуют близость плацентарной площадки к влагалищу, усиленные процессы тромбообразования в этой области, частые влагалищные исследования и оперативные вмешательства, явления анемии у родильниц. Отслойка части плаценты от стенки матки, потеря крови у плода приводят к его гипоксии (см. Асфиксия плода и новорожденного). Характерным для П. п. является высокое расположение предлежащей головки плода над входом в таз, во многих случаях наблюдается тазовое предлежание или неправильное положение плода. По данным Е. В. Соколова, головное предлежание плода встречается в 66,17% случаев П. п., тазовое — в 8,15%, поперечное положение плода — в 13,82%, косое — в 11,86%.
Тазовое предлежание плода
Тазовое предлежание встречается в 3-5% случаев и делится на ножное, когда предлежат ножки плода, и ягодичное, когда малыш как бы сидит на корточках, и предлежат его ягодички. Ягодичное предлежание более благоприятно.
Роды в тазовом предлежании считаются патологическими из-за большого количества осложнений у матери и плода, так как первым рождается менее объемный тазовый конец и при выведении головки возникают трудности. При ножном предлежании врач рукой задерживает рождение ребенка до тех пор пока тот не присядет на корточки, чтобы не допустить выпадения ножки, после такого пособия первыми рождаются ягодички.
Тазовое предлежание не является абсолютным показанием для кесарева сечения. Вопрос о методе родоразрешения решается в зависимости от следующих факторов:
— размеров плода (при тазовом предлежании крупным считается плод более 3500г, тогда как при обычных родах – более 4000г);
— размеров таза матери;
— вида тазового предлежания (ножное или яголичное);
— пола плода (для девочки роды в тазовом предлежании сопряжены с меньшим риском, чем для мальчика, так как у мальчика возможно повреждение половых органов);
— возраста женщины;
— течения и исхода предыдущих беременностей и родов.
Для поворота плода после 31 недели рекомендуется следующее упражнение: лечь на правый бок, полежать 10 минут, быстро перевернуться на левый бок, через 10 минут снова на правый, повторять 3-4 раза несколько раз в день перед едой. По 15-20 минут в день нужно стоять в коленно-локтевом положении. Также способствуют повороту плода занятия в бассейне. Если малыш перевернется на головку, рекомендуется носить бандаж, чтобы зафиксировать его правильное положение.
Противопоказаниями для выполнения подобных упражнений являются осложненное течение беременности (гестоз, угроза преждевременных родов), рубец на матке после операции кесарево сечение в прошлом, предлежание плаценты, опухоли матки.
Ранее применялся наружный поворот плода (врач через живот пытался сместить головку плода внизу). Сейчас он не применяется из-за низкой эффективности и большого количества осложнений, таких как преждевременная отслойка плаценты, преждевременные роды, нарушение состояние плода.
Если тазовое предлежание сохраняется, то за 2 недели до родов беременную направляют в стационар, где составляется план родоразрешения.
Подходы к диагностике головного предлежания плода
Следить за головным предлежанием плода гинекологи начинают с 28-й недели беременности. Общее исследование выполняется с помощью расположения раскрытой правой ладони врача над симфизом. В таком положении нащупывается плотная круглая часть, которая является головкой плода. О головном предлежании говорит ее размещении над входом в малый таз. Головка плода очень подвижна в маточных водах. Поэтому врачи практикуют дополнительный влагалищный осмотр.
С помощью гинекологического УЗИ выясняют позиция плода, его положение, педлежание, членорасположение, вид плода. Уточнив такие детали, под пупком женщины считают сердцебиение малыша.
Очень важно провести точную диагностику предлежания плода, что главным образом влияет на родовой сценарий. К стандартному правильному варианту родов относят роды при затылочном переднем головном предлежании плода
При таком диагностическом результате роженице не стоит переживать за соответствие родовых путей и размеров, формы головки плода. Такой вид родов самый безопасный, так как подбородок ребенка спрятан во-внутрь тельца ближе к грудной клетке младенца. Благодаря правильному сгибанию головки родовые пути меньше травмируются, так как головка малыша расположена самым малогабаритным образом. К тому же отмечается дополнительный переворот плода, при котором лицо обращается к крестцу матери, а затылок направлен в сторону лонного сочленения
К стандартному правильному варианту родов относят роды при затылочном переднем головном предлежании плода. При таком диагностическом результате роженице не стоит переживать за соответствие родовых путей и размеров, формы головки плода. Такой вид родов самый безопасный, так как подбородок ребенка спрятан во-внутрь тельца ближе к грудной клетке младенца. Благодаря правильному сгибанию головки родовые пути меньше травмируются, так как головка малыша расположена самым малогабаритным образом. К тому же отмечается дополнительный переворот плода, при котором лицо обращается к крестцу матери, а затылок направлен в сторону лонного сочленения.
Все остальные варианты родов отличаются своей сложностью из-за развернутого головного предлежания плода. Малыш затылком разворачивается к крестцу. В таком случае роды значительно затягиваются по времени, что может стать причиной асфиксии плода либо развития слабой вторичной родовой деятельности. В такой ситуации очень требуется внимательность и опыт от акушеров.
Механика прохождения родов при переднем головном предлежании плода сопровождается прохождением головки малыша, следуя за движением большого родничка. От акушеров требуется усидчивость, умение ожидать, но также экстренно реагировать в критических ситуациях, если возникает опасность жизни и здоровья матери или ребенка.
После диагностики лобного головного предлежания плода роды происходят в основном с помощью хирургического вмешательства. Для женщины такие роды очень мучительные. Естественные роды с такими показаниями грозят грозят глубокими разрывами родовых путей и половых органов. В начале родов при лобном головном предлежании гинекологи стараются выполнить дополнительный разворот плода, но если попытка невозможна, то прибегают к кесареву сечению, производится краниотомия.
Диагностическими показателями к нормальному протеканию родов при лицевом головном предлежании выступают широкие размеры таза женщины, небольшие размеры плода, склонность организма к активной родовой деятельности, обращение подбородка малыша вперед
В таком случае особое внимание уделяется динамике родов, состоянию самочувствия роженицы, тщательно измеряется биение сердца плода на основе кардиотокографии, фонокардиографии. Если при лицевом головном предлежании подбородок является доминирующей точкой по направлению движения, то сразу требуется кесарево сечение
В таком случае возникают очень большие угрозы жизни малыша. Если плод рождается мертвым, то незамедлительно выполняется краниотомия.
Членорасположение плода (habitus)
Вы наверняка слышали слово «габитус», оно довольно часто используется в научной среде. Например, в пропедевтике внутренних болезней этим словом обозначают внешний вид пациента.
В акушерстве же этот параметр означает, что мы должны оценить, имеются ли отклонения от нормального членорасположения плода. Согласно учебнику Савельевой, нормальное членорасположение плода — это состояние, при котором головка плода согнута и примыкает к груди, колени также согнуты и примыкают к животу, а руки скрещены на груди. Вот так:
Плод подвижен, и он может немного изменять положение ног или рук, двигать головой или туловищем. Однако, эти движения в случае нормального членорасположения не меняют такой сгруппированной позы плода.
Если же мы говорим про отклонения от нормального членорасположения, то сюда входят все «позы» плода, которые отличаются от уже рассмотренной нами позы. Типичный пример — это разгибание головки:
Особенности профилактики осложнений в родах
Если у женщины есть какие-то аномальные изменения в состоянии здоровья гинекологических органов, то очень велика вероятность сложных родов, которые потребуют хирургического вмешательства. Для таких женщин требуется очень тщательная диагностика состояния плода, его местоположения, аспектов размещения. Роженицу чаще всего оформляют на стационарный режим для избежания дополнительных нагрузок и раздражений в среде повседневной жизни. К тому же за это время разрабатывается детальная рациональная тактика принятия родов. При благовременном определении усложненного предлежания плода женщина успевает настроиться на проведение кесарева сечения, в таком случае уменьшается вероятность последующего психологического расстройства.