Черные выделения из влагалища: беременность, болезнь или норма?
Содержание:
- Диагностика
- Виды выделений с признаками патологии
- Популярные вопросы
- Сукровичные и мажущие выделения
- Чем грозят выделения с неприятным запахом во время беременности
- Что же должно насторожить?
- Направления лечения вагинита
- Разновидности патологических выделений
- Оральные контрацептивы
- Что нужно знать о кровянистых выделениях
- Диагностика выкидыша
- Дисфункциональные причины
- Коричневые выделения при задержке месячных
- Кровянистые выделения при беременности
Диагностика
Для определения причин постменопаузальных кровотечений нужно тщательное комплексное обследование, включающее в себя такие мероприятия:
- сдача крови на определение уровня гормонов и возможного их дисбаланса;
- трансвагинальное УЗИ для изучения состояния внутренних половых органов женщины;
- гистероскопия (введение миникамеры в полость матки для определения состояния эндометрия и его структуры);
- дилатация с последующим кюретажем – это отделение кусочка ткани, выстилающей полость матки для гистологического анализа её структуры.
Самое главное в диагностике постменопаузальных кровотечений – это исключить наличие онкологической природы такого симптома.
Виды выделений с признаками патологии
Выделяют следующие виды выделений:
- Влагалищные. Они имеются у любой здоровой женщины. Если их количество и объем увеличиваются, то вероятно, в организме присутствуют заболевания, связанные с мочеполовой системой, например, кольпит. Чтобы точно определить причину, нужно сдать мазок из влагалища на исследование.
- Вестибулярные. Эти выделения чаще всего белого цвета и являются симптомом воспаления наружных половых органов и желез.
- Трубные. Это самая редкая группа выделений, сопутствующих воспалению маточных труб.
- Шеечные. Как видно из названия, они образуются из-за эрозии, полипов и других воспалительных процессов в шейке матки.
- Маточные. Их вызывают миомы, злокачественные опухоли, воспаления слизистой матки.
Определить источник выделений очень важно, и сделать это может только гинеколог
Популярные вопросы
Постоянно принимаю Клайру на фоне эндометриоза. И пропустила прием 8 таблетки на сутки. На следующий день выпила и 8 и 9 вместе. Но уже 3 дня не прекращается кровотечение, притом довольно обильное. Как быть в такой ситуации?
Порекомендую обратиться на осмотр ко врачу для оценки объёма кровотечения и сопутствующих изменений. Поступить можно 2 способами- подключить кровеостанавливающие средства или прекратить приём на 4 дня и далее начать новую упаковку.
У меня эндометриоз, принимаю Силует, но с периодом не 21 день а 42, как назначил гинеколог. Забыла принять одну таблетку, выпила на сл.день сразу 2 как в инструкции, начались месячные когда их быть не должно, пить таблетки продолжала.Начались М. 6го числа, а 9го числа по расписанию должна была перестать пить таблетки, сделать перерыв. Его не сделала, забыла. Сейчас 16число, т.е. прошла неделя как должна была сделать перерыв. М.только зкончились практически, вопрос что делать в таком случае? Делать перерыв сейчас или нет?
Первое, что хочется отметить, это необходимость чёткого контроля в приеме препаратов. В Вашей ситуации лучше продолжить прием до окончания упаковки и сделать 7-дневный перерыв. Допускаются схемы приема до 63 дней подряд. По вопросу непосредственного лечения эндометриоза можно проконсультироваться с лечащим врачом по неконтрацептивным препаратам.
Мне 40 лет, у меня эндометриоз и небольшая миома матки. По совету врача пью Жанин. Начинаю упаковку всегда с четверга. В этом месяце в конце первой недели думала, что пропустила прием таблетки, пришлось выпить сразу 2. А сегодня, планируя отпуск, с ужасом обнаружила, что я не пропускала таблетку, а неправильно начала упаковку со среды. Т.е. мне теперь будет 1 таблетки в блистере не хватать! Подскажите, пожалуйста, что делать?
В вашем случае можно взять недостающую таблетку из нового блистера не прерывая курс или пропить очередную пачку без семидневного перерыва, то есть 42 дня, и только после этого сделать перерыв. Содержание составляющих в каждой таблетке одинаковое.
Сукровичные и мажущие выделения
В некоторых случаях сукровичные выделения при климаксе – следствие сухости влагалища и их травмировании при половом контакте. Чтобы этого не произошло, врачи рекомендуют использовать специальные гели и смазки. «Мазня» нередко наблюдается у женщин, которые для устранения симптомов климакса принимают гормональные препараты.
Еще одна причина кровотечений – полипы. Патология возникает на фоне гормонального сбоя, поэтому при климаксе встречается довольно часто. Полипы не отличаются ярко выраженной симптоматикой. Исключение составляют множественные или крупные образования, проявляющиеся болью нижней части живота.
Чем грозят выделения с неприятным запахом во время беременности
После зачатия у женщины начинает в большем количестве выделяться гормон прогестерон. Под его воздействием наблюдаются обильные бели, которые могут быть прозрачными или слегка мутными с желтоватым оттенком. Неприятного запаха при этом появиться не должно.
Женщине в положении, у которой начало плохо пахнуть от интимной зоны и белья, нужно срочно обратиться к врачу и пройти обследование. Такое состояние может сопровождать инфекции, провоцирующие выкидыш.
Во время беременности часто наблюдается обострение молочницы, особенно если женщина болела ей до этого. В таком состоянии нельзя самостоятельно принимать антибиотики пользоваться свечами и мазями, покупаемыми по совету рекламы или подруг. Антигрибковые и антибактериальные компоненты, содержащиеся в лекарствах и свечах, могут нарушить развитие эмбриона и плода. Лечение проводит врач с использованием максимально безопасных средств.
Правильнее будет пролечить имеющиеся заболевания репродуктивной сферы перед вынашиванием. В этом случае риск появления дурно пахнущих белей с неприятным запахом значительно уменьшится.
Что же должно насторожить?
Прежде всего, изменение цвета выделений. Почему? Потому что этот фактор свидетельствует о том, что в организм проникла инфекция. И это уже представляет опасность, причем не только и не столько для самой мамы, сколько для ее будущего малыша.
Самыми распространенными являются выделения белого цвета. Они могут быть разными. Если выделения однородны и не вызывают дискомфорта – повода для беспокойства нет, но если выделения напоминают простоквашу не только по цвету, но и по консистенции и по запаху, то перед нами – молочница, или, как ее еще называют, – кандидоз. Это заболевание – результат нарушения баланса влагалищной флоры под действием дрожжеподобных грибов рода Candida. Во время беременности меняются гормональный фон и иммунитет.
В результате грибки, которые в норме спокойно живут на слизистой влагалища, начинают активно размножаться и агрессивно вытеснять полезные лактобактерии. Их место занимают неполезные анаэробы типа гарднерелл, хламидий, уреаплазм или других патогенных микробов. Так на фоне молочницы развивается бактериальный вагиноз, о котором также говорит изменение цвета выделений с белесого на бежевый и появление неприятного запаха.
Молочница и вагиноз сопровождаются зудом и жжением в области промежности, которые усиливаются после полового акта, в ночное время и после водных процедур. Все это совсем не безобидно и может привести к внутриутробной задержке роста плода, выкидышу или преждевременным родам. Поэтому если прогнозируется вероятность хотя бы одного из осложнений, молочницу и вагиноз нужно лечить.
При острой инфекции во влагалище могут появиться и зеленоватые выделения, свидетельствующие о начинающемся воспалении в яичниках или маточных трубах. Но это – далеко не самое страшное, что может случиться в период вынашивания малыша. Куда опаснее для «интересного положения» женщины желтые выделения, в совокупности с неприятным запахом и уретритом указывающие на специфическое воспаление, вызванное гонококками или трихомонадой. Такие выделения по своей сути представляют гной. Причем очень часто такие «подарки» существуют в организме и до беременности в латентной, неактивной форме, а с момента гормональной перестройки громогласно заявляют о себе.
Специфический инфекционный процесс крайне опасен и для мамы, и для малыша и может привести как к выкидышу, так и к инфицированию новорожденного.
Бывают еще и розовые выделения, появляющиеся, например, после проведения вагинального УЗИ, осмотра на кресле с зеркалами и даже после занятий любовью. Кроме того, на ранних сроках беременности розовые выделения могут «просигналить» о том, что плодное яйцо вживается в стенку матки, или же о том, что есть незначительная отслойка плаценты.
Часто такие выделения имитируют месячные в «те самые дни» и сопровождаются болями в пояснице или внизу живота. Но это – совершенно безопасные проявления гормонального характера. Начинать беспокоиться следует только тогда, когда выделения из розовых превращаются в коричневые и становятся настолько обильными, что прокладку приходится менять каждый час. Коричневый цвет говорит о свернувшейся крови, от которой организм постепенно избавляется. Чтобы установить причину этого явления, нужно немедленно обратиться к доктору.
Каждой будущей маме полезно помнить о том, что в период вынашивания малыша лучше перестраховаться, чем халатно отнестись к его рождению. Опаснее всего выделения красного или алого цвета – кровянистые, сопровождающиеся болями внизу живота.
Диагностируемые в самом начале беременности, они свидетельствуют либо о внематочной беременности, либо об угрозе раннего выкидыша. В этом случае только немедленное обращение к врачу может сохранить жизнь будущего ребенка и мамы. Еще одной причиной выделений красного цвета может быть замершая беременность или внутриутробная гибель плода.
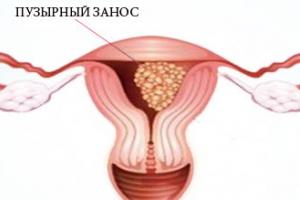
В таком случае через неделю начинается самопроизвольный выкидыш. Если же кровит при пузырном заносе – разрастании плацентарной ткани, то результатом этого также становится потеря малыша, поскольку женщине проводят выскабливание по медицинским показаниям, а затем в течение полугода контролируют ее гормональный статус.
Направления лечения вагинита
Чтобы уменьшить проявления вагинита, необходимо восполнить дефицит эстрогенов. Поэтому основное лечение постменопаузного вагинита проводится при помощи гормональных препаратов.
Женщинам с ранними симптомами климакса лечение начинают с комбинированных оральных контрацептивов. После 45 лет предпочтение отдают трехфазным препаратам. Но с 50 лет необходимо перейти на лекарственные средства, в состав которых входят натуральные эстрогены с гестагенами. Такое лечение называют заместительная гормональная терапия.
Для вагинита в постменопаузу предпочтительно использовать эстрогены одновременно с гестагенами. Это позволит избежать негативного влияния на матку и риска развития рака эндометрия. Но если у женщины была удалена матка вместе с яичниками, допускается лечение только эстрогенами.
Эстрадиол при вагините применяется в виде инъекций, депо-форм. В случаях, когда нет других признаков климакса, кроме сухости слизистой, не нужно системное применение гормонов. Пациенткам назначают свечи с гормонами или мази, крем, который втирают в кожу бедер или живота.
Негормональное лечение атрофического вагинита в постменопаузе применяется у женщин с противопоказаниями к терапии гормонами, а также, если с момента наступления климакса прошло больше 5-7 лет. Для этого применяют смягчающие и увлажняющие крема, проводят лечение антигистаминными препаратами, витаминными комплексами.
Женщинам при вагините рекомендуется специальная диета со сниженным количеством сахара, простых углеводов в виде выпечки, хлеба, макаронных изделий. Это необходимо, чтобы поддержать на нормальном уровне глюкозу крови и избежать ее повышения. Иначе гипергликемия усилит неприятные симптомы вагинита.
Гигиенические процедуры рекомендуют проводить без мыла, можно применять специальные гели для интимной гигиены, которые поддерживают рН на нормальном уровне.
Запишитесь на прием по телефону+7 (495) 021-12-26
или заполнив форму online
Администратор свяжется с Вами для подтверждения записи. Конфиденциальность Вашего обращения гарантирована.
Разновидности патологических выделений
Рассмотрим наиболее распространенные специфические поражения влагалища и заболевания половых органов, сопровождающиеся патологическими выделениями:
- обильные, с желтовато-зеленоватым оттенком, часто пенящиеся, имеющие неприятный запах, сопровождающиеся ощущением жжения во влагалище, дискомфортом при мочеиспускании – при инфицировании трихомонадой влагалищной;
- крошащиеся белые или светло-желтые, плотно прилипающие к слизистой, собирающиеся в творожистую массу, вызывающие зуд и резкую гиперемию – при размножении грибковой флоры рода Кандида (молочница);
- гнойные или слизисто-гнойные, появляющиеся параллельно с болями при мочеиспускании, жжением в области наружного отверстия мочеиспускательного канала – при заражении гонококковой инфекцией;
- серые, обильные, жидкие, со специфическим запахом, напоминающим запах гнилой рыбы, сопровождающиеся раздражением наружных половых органов – при бактериальном вагинозе (нарушение экосистемы влагалища, вызванное изменением соотношения лактобацилл и условно-патогенной микрофлоры);
- скудные с желтоватой окраской, возникающие одновременно с тянущими болями внизу живота, неприятными ощущениями во время мочеиспускания – при хламидийном поражении.
Серьезного отношения и пристального внимания заслуживают выделения, имеющие примесь крови и появляющиеся во время или после полового акта. В таких случаях обязательна консультация нашего специалиста для выяснения причины их появления и исключения злокачественной патологии.
Все необходимые обследования вы сможете пройти у нас в клинике. Современное оборудование, знания и опыт наших специалистов позволят быстро и эффективно решить ваши проблемы.
Популярные вопросы
Могут ли половые инфекции протекать без характерных выделений?
Ответ: Да. Часто женщина может и не подозревать об имеющемся у нее заболевании. Степень выраженности клинических проявлений очень индивидуальна и зависит от многих факторов: состояния иммунитета, патогенности возбудителя, параллельного приема лекарственных препаратов для лечения других болезней.
Могут ли пища/напитки/лекарства влиять на консистенцию и запах выделений?
Ответ: Да, могут. Хотя бы потому, что все перечисленное влияет на состояние слизистой кишечника, а это – на уровень иммунитета, от которого во многом зависит характер выделений. Еще пример: прием КОК (комбинированных оральных контрацептивов) сгущает выделения и др.
Меняются ли выделения во время беременности?
Ответ: Да. Обычно они становятся более обильными и жидкими по консистенции, перед родами меняются за счет слизи из шеечного канала.
Могут ли измениться выделения из-за аллергии на презерватив или сперму?
Ответ: Да, такое бывает достаточно часто.
Оральные контрацептивы
Прием оральных противозачаточных и сбои баланса гормонов могут спровоцировать коричневые выделения вместо менструации. Когда женщина применяет оральные противозачаточные, может снижаться ее функция яичников. Также вероятно возникновение атрофии эндометрия. Если врач неправильно назначил контрацептивы, или женщина решила заняться самолечением и сама себе назначила препарат, вместо менструации могут появиться коричневые выделения в небольшом количестве.
Если на протяжении 3-4 циклов приема ОК (оральных контрацептивов) вы замечаете у себя неполноценную менструацию, нужно идти к врачу и просить назначить другие средства контрацепции. Всякие нарушения баланса гормонов могут вызвать нарушения цикла различного плана. Если у женщины сахарный диабет, длительный дефицит гормонов щитовидки, рост уровня пролактина выше нормы, у нее могут быть мажущие выделения вместо менструации.
Что нужно знать о кровянистых выделениях
Любая потеря крови, которая происходит вне нормального менструального цикла, должна быть оценена гинекологом, будь то легкое (кровянистые выделения) или сильное кровотечение.
Однако обратите внимание, что, согласно многочисленным научным источникам, одна из наиболее частых причин межменструальных выделений – стресс, поэтому этот симптом не должен приводить к преждевременным тревогам и опасениям по поводу злокачественных новообразований. Кровотечение часто возникает как одиночный симптом, но также оно может сопровождаться другими симптомами, связанными с основной патологией:
Кровотечение часто возникает как одиночный симптом, но также оно может сопровождаться другими симптомами, связанными с основной патологией:
- боль в животе или тазу;
- выделения из влагалища;
- астения и общее недомогание;
- тошнота и рвота;
- усталость и чувство утомления;
- бледность и тахикардия.
Тахикардия
Диагностика таких состояний основана на распознавании симптома и связанных с ним признаков
Также важно сразу выполнять инструментальные тесты, например, трансвагинальное УЗИ, необходимое для выявления органических патологий
Терапия зависит от причины кровотечения, а также от возраста женщины и ее желания иметь потомство, выбор метода лежит на гинекологе.
Диагностика выкидыша
Обследование при подозрении на выкидыш обычно включает осмотр у гинеколога, трансвагинальное УЗИ и анализ на ХГЧ. Обследование подтвердит, был ли выкидыш, а также остались ли в матке части плодного яйца (полный или неполный выкидыш).
Прежде всего врач проведет гинекологическое исследование, чтобы осмотреть влагалище, шейку матки, выявить источник кровотечения, зоны наибольшей болезненности, оценить размеры матки.
Затем, как правило, назначают трансвагинальное ультразвуковое исследование (УЗИ), чтобы точно определить размеры матки, наличие плода или остатков плодных тканей в матке, сердцебиение плода. Для этого во влагалище вводится небольшой зонд — вагинальный датчик. Эта процедура может быть немного неприятной, но обычно не причиняет боли. По желанию можно провести УЗИ абдоминальным датчиком — через стенку живота. Ни тот ни другой тип исследования не повредит плод и не увеличит риск выкидыша.
Кроме того, назначается анализ крови на ХГЧ — хорионический гонадотропин человека. Это гормон, вырабатываемый при беременности. Иногда также определяют уровень прогестерона. Если результат сомнительный, анализы могут повторить через 48 часов. В некоторых случаях сразу подтвердить выкидыш на основании УЗИ и анализа крови невозможно. Например, на ранней стадии развития плода (менее 6 недель). В таком случае рекомендуется повторить обследование через 1–2 недели.
Иногда выкидыш диагностируется в ходе регулярного осмотра в рамках дородового наблюдения. На УЗИ может быть видно, что сердцебиение плода отсутствует или что плод слишком мал для данного срока. Это называется замершей беременностью.
Обследование при привычном невынашивании беременности
3 и более выкидышей подряд называются привычным невынашиванием беременности. В этом случае назначаются дополнительные анализы и обследования для выявления причин невынашивания, хотя примерно у половины женщин установить их не удается. Эти анализы и обследования описаны ниже.
Кариотипирование — это цитогенетическое исследование, которое позволяет изучить структуру и подсчитать количество хромосом. С помощью кариотипирования обследуют обоих партнеров, чтобы выявить хромосомные аномалии — возможную причину потери беременности.
Если анализ выявит патологии хромосом, вас направят к клиническому генетику — специалисту, который занимается генетическим консультированием. Он расскажет о шансах на успешную беременность в будущем, а также о существующих методах лечения, например, экстракорпоральном оплодотворении (ЭКО).
Анализы крови назначаются для проверки содержания в ней следующих веществ:
- лютеинизирующий гормон — участвующий в развитии яйцеклетки;
- антитела к фосфолипидам (АФЛ) и волчаночный антикоагулянт (ВА) — этот анализ проводится дважды с перерывом в шесть недель, до наступления беременности.
Дисфункциональные причины
Ановуляторные циклы – это те циклы, во время которых не происходит нормальная овуляция. В основе могут быть гормональные изменения ФСГ и ЛГ, эстрогена и прогестерона. Дисбаланс вызывает чрезмерный рост эндометрия, который в конце цикла нерегулярно отслаивается, вызывая кровотечение даже вне нормального менструального цикла, часто продолжительное и обильное.
Синдром поликистозных яичников – это заболевание, которым страдают молодые женщины в возрасте от 20 до 40 лет. Для него характерны ановуляция (при отсутствии нормального менструального цикла и бесплодие ), гирсутизм, угри, инсулинорезистентность с повышенным риском развития диабета 2 типа.
Под меноррагией мы подразумеваем патологическое увеличение количества и продолжительности менструальных выделений, которое, однако, в этом случае обычно происходит в конце цикла.
Стресс, расстройства пищевого поведения (нервная анорексия, булимия и т. д.) могут привести к появлению межменструальных потерь и аномальных циклов, а также к метаболическим заболеваниям (метаболический синдром) и гормональным дисфункциям, например заболевания щитовидной железы.
Под метроррагией мы подразумеваем обильное вагинальное кровотечение, которое происходит вне нормального менструального цикла.
Коричневые выделения при задержке месячных
Нарушение менструального цикла с выделением коричневого секрета может происходить на фоне следующих физиологических факторов:
- Гормональная терапия. На начальных стадиях приема гормонов организм перестраивается и иногда этот процесс сопровождается задержкой месячных и появлением нехарактерного секрета. В большинстве случаев через небольшой промежуток времени все нормализуется.
- Климакс. Нарушения цикла вполне нормальное проявление на начальных стадиях менопаузы. В этот период яичники начинают медленно работать и постепенно их функциональность полностью угасает. Задержка месячных и выделения сопровождаются постоянной слабостью, повышением/понижением артериального давления, частой сменой настроения, учащенным сердцебиением, приливами/отливами, сильным потоотделением.
- Роды. После того, как женщина родила ребенка, менструация может некоторое время отсутствовать. В послеродовой период очень часто из влагалища вытекает коричневая жидкость, которая может быть последствием накопившейся эндометрии, травм или лохий, которые предназначены для естественного очищения организма.
Вышеперечисленные проявления в лечении не нуждаются. Помощь врача необходима, если при задержке и выделениях появляются болевые ощущения, зуд, жжение и другой дискомфорт, неприятный запах. Все эти симптомы указывают на развитие различных гинекологических, воспалительных, инфекционных болезней.
Также сбои в менструальном цикле с появлением коричневого секрета могут происходить на фоне резкой потери веса, регулярных нервных перенапряжений, стрессов, переохлаждения. Проблема нередко проявляется при смене климата, часового пояса, ожирении, приеме некоторых лекарственных препаратов
В этом случае важно пересмотреть свой образ жизни.
Ответы на часто задаваемые вопросы:
- Как провериться на гинекологические заболевания?
- Какие болезни лечит гинеколог?
- Какие анализы можно сдать у гинеколога?
- Как подготовиться к приему гинеколога?
- Куда обратиться с гинекологической проблемой?
- С какими симптомами нужно обратиться к гинекологу?
- Как часто нужно посещать гинеколога?
- Какую диагностику может провести гинеколог у вас в клинике?
- Какое гинекологическое оборудование есть у вас в клинике?
- Гинекологическая помощь в клинике
- Гинекологическая помощь на дому
- Как вызвать гинеколога на дом?
- Как записаться на прием к гинекологу?
- Консультация гинеколога
- Как проходит прием гинеколога
- Женский доктор
- Диагностика половых инфекций у женщин
- Диагностика гинекологических заболеваний
- Лечение женских заболеваний
- Детский гинеколог
- Как проводится осмотр гинеколога
- Платный гинеколог
Кровянистые выделения при беременности
Незначительные кровянистые выделения являются обычным явлением в первые недели беременности, но сильное кровотечение может произойти в третьем триместре беременности и представляет серьезный риск как для матери, так и для плода.
Выраженность кровотечения оценивается по:
- объему – маленькие капли или настоящее кровотечение;
- продолжительности;
- характеристикам крови;
- сопутствующим симптомам.
Причин кровотечения во время беременности много, в том числе:
- инфекции мочевыводящих путей или геморроидальное заболевание (кровотечение при котором неправильно понимается как кровопотеря генитального происхождения);
- полипы в шейке матки;
- карцинома шейки матки;
- предлежание плаценты (аномалия плаценты);
- отслойка плаценты перед родами;
- аборт (выкидыш);
- внематочная беременность (эмбрион вместо того, чтобы имплантироваться в матку, имплантируется в другие области, особенно часто в маточные трубы);
- гестационная трофобластическая болезнь.
Полипы в шейке матки
Как при наличии кровянистых выделений, так и при более значительной кровопотере пациентке всегда рекомендуется проконсультироваться с врачом. Если кровянистые выделения в первом триместре носят физиологический характер, когда кровотечение было особенно обильным, госпитализация стала бы обязательной.
Практически всегда в третьем триместре беременности терапевтическое лечение включает:
- В случае легкой клинической картины необходимо тщательное наблюдение за симптомами до тех пор, пока в конечном итоге не произойдет естественных вагинальных родов;
- Если клиническая картина тяжелая, следует провести экстренное лечение с непрерывной кардиотокографией (для наблюдения за плодом) и немедленным кесаревым сечением.
Интенсивное кровотечение в первые недели после родов или после аборта может возникнуть, когда матка еще не восстановила свой физиологический размер, или в случае несовершенной (недостаточной) очистки внутренних стенок.