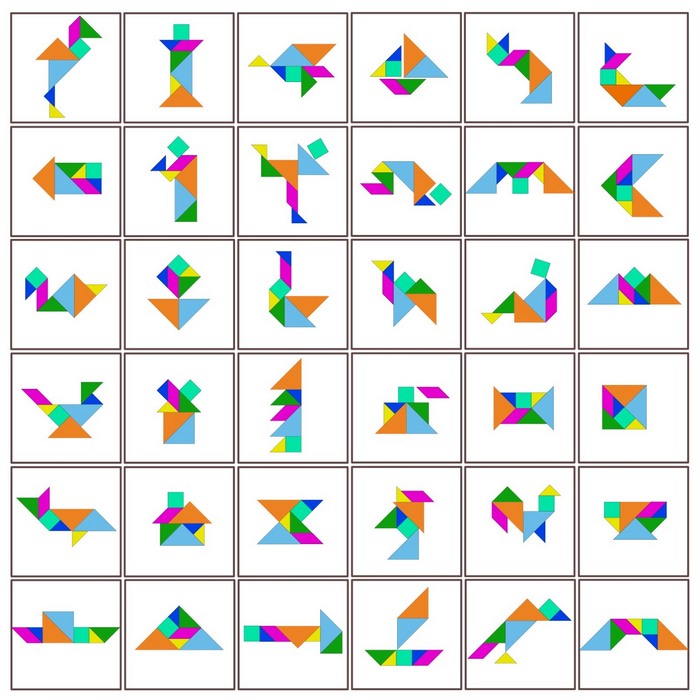
Непроходимость носослезного канала у детей
Содержание:
- Показания
- Клиническая картина
- Общая симптоматическая картина недуга
- Вирусный конъюнктивит
- Причины воспаления слезного канальца
- Как можно уточнить диагноз
- Дакриоцистит – зондирование слезного канала у детей
- Противопоказания
- Если массаж не помогает
- Чем опасна механическая желтуха?
- Лазерное удаление халязиона
- Специалисты центра
- Причины закупорки слезного канала у ребенка
- Массаж после зондирования
- Техника проведения зондирования слезного канала
- Промывание слезного канала у новорожденных
- Лечение дакриоцистита
Показания
Зондирование – это мини-операция, которая назначается при крайней необходимости. Сначала врач посоветует больному делать толчкообразный массаж в области закупорки и капать лечебные капли, и только после – зондирование. Желательно провести бактериологическое исследование гнойного отделяемого, чтобы назначить подходящие капли.
 Показания для проведения зондирования:
Показания для проведения зондирования:
- младенец с дакриоциститом старше 5 месяцев;
- глаз слезится постоянно, на улице слезотечение усиливается;
- воспаления в области носослезного протока перешли в хроническую форму;
- лечение массажем и каплями дает кратковременный эффект, глаз продолжает гноиться.
Иногда грудничкам устраняют закупорку в 1-3 месяца, если самочувствие ребенка ухудшается, или часто поднимается температура. В остальных случаях операцию откладывают до 6 месяцев по следующим причинам:
- иногда массаж помогает восстановить проходимость слезы;
- к этому возрасту слезы вырабатываются в полном объеме, происходит полноценное промывание слезного канала. Это ускоряет восстановление после операции и снижает риск рецидива.
Клиническая картина
Острый дакриоцистит (флегмона слезного мешка) чаще является осложнением хронического и обусловлен переходом воспаления на клетчатку, окружающую слезный мешок. Реже острый Дакриоцистит возникает без предшествующего хронического. При этом гнойное воспаление переходит на клетчатку со слизистой оболочки носа или его пазух.
Рис. 1. Глаза ребенка, страдающего правосторонним острым дакриоциститом: выражен отек подкожной клетчатки и выбухание правого слезного мешка.
Заболевание начинается остро и характеризуется быстрым возникновением очень болезненного отека и гиперемии области слезного мешка (рис. 1). Отек может распространяться на веки, спинку носа и щеку. Конъюнктива гиперемирована и отечна. При выраженном отеке век глазная щель сужена или сомкнута. Клиническая картина напоминает рожистое воспаление, но отличается от него отсутствием резкой границы между пораженными и здоровыми участками кожи. В течении острого Дакриоцистита возможно самопроизвольное регрессирование с последующими рецидивами. Чаще образуется абсцесс, который вскрывается на кожу лица. При этом острые явления стихают, однако остается фистула, из к-рой периодически выделяется слизь и гной. В отдельных случаях гной прокладывает путь в полость носа с образованием внутренней фистулы.
Хронический дакриоцистит возникает вследствие нарушения проходимости слезно-носового протока, обусловленного заболеваниями слизистой оболочки носа и анатомотопографическими особенностями слезоотводящих путей (см. Слезные органы). При нарушении проходимости слезно-носового протока слеза в слезном мешке застаивается и теряет свои антибактериальные свойства. Патогенные микроорганизмы (пневмококки, стафилококки, стрептококки и др.), проникая из конъюнктивального мешка в слезный, размножаются в слезной жидкости и вызывают воспаление слизистой оболочки. Причиной хронического Д. могут быть сифилитические поражения костей носа или туберкулез слезного мешка. При туберкулезе слезного мешка проходимость слезно-носового канала частично сохраняется.
Больные хроническим Д. жалуются на упорное слезо- и гноетечение. Нередко присоединяется блефарит (см.) и конъюнктивит (см.). У части больных на коже внутреннего угла глаза соответственно местоположению слезного мешка отмечается припухлость. При надавливании на эту область из слезных точек выделяется слизь или гной. При длительном течении заболевания наступает растяжение слезного мешка (ectasia sacci lacrimalis), слизистая оболочка атрофируется, мешок заполняется прозрачной жидкостью; возникает водянка слезного мешка (hydrops sacci lacrimalis). Увеличенный слезный мешок просвечивает через истонченную кожу синеватым цветом. При возникновении непроходимости слезных канальцев слезный мешок превращается в замкнутую кистовидную полость, заполненную жидким содержимым.
Хронический Дакриоцистит представляет серьезную опасность для глаза. Вирулентные микроорганизмы, гнездящиеся в слезном мешке, могут вызвать гнойную язву роговицы с последующим образованием бельма (см.).
Общая симптоматическая картина недуга
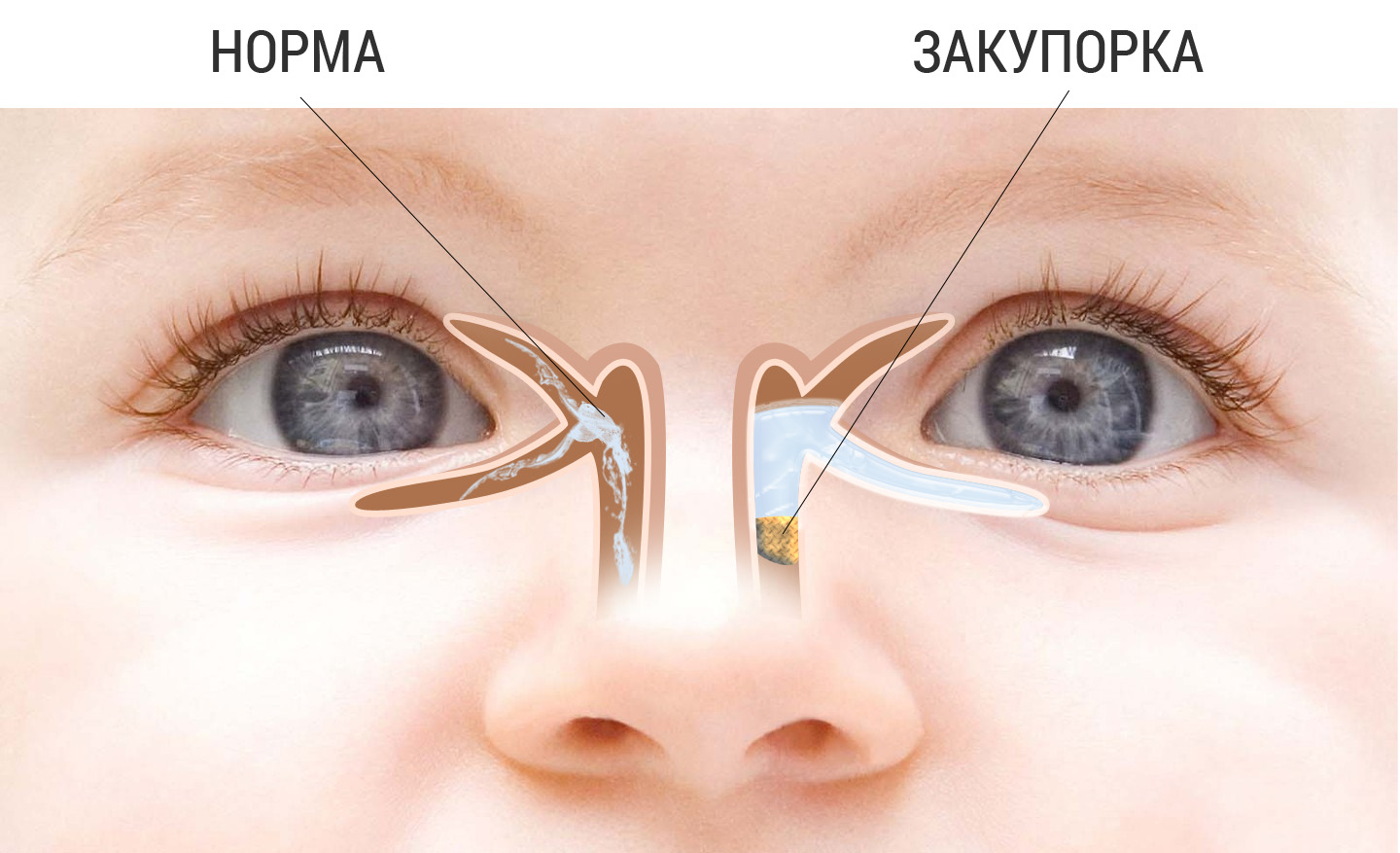
Заметить халязион проще всего на среднем или позднем этапе развития. Как правило, сформировавшийся недуг характеризуется появлением опухолеродного образования в области края века. Размер припухлости может варьироваться от самого мелкого (со спичечную головку) до более крупного (с градину). Кожа в области поражения неизменена и в основном подвижна. Вокруг новообразования может быть умеренная или легкая отечность. Обычно подросший халязион безболезненен или отзывается легкими неприятными ощущениями. Более ярко выраженные болевые симптомы халязион дает в самом начале роста. В начальном периоде появляется покраснение и отечность, небольшая припухлость зудит и дает болезненность. Именно эти признаки дают повод спутать халязион с ячменем. Однако спустя буквально 2-4 дня боль и все неприятные ощущения исчезают, а припухлость начинает медленно расти.
Доставлять массу хлопот может сильно разросшийся халязион. Опухолевое образование больших размеров может воспаляться и болеть.
Растущая опухоль в некоторых случаях может давить на глазное яблоко и нарушать качество зрения. Также при некоторых вариантах расположения, такая припухлость может провоцировать слезотечение, размытость зрения и другие не слишком ярко выраженные неприятные ощущения.
В некоторых случаях халязион вовсе незаметен. Рассмотреть припухлость можно лишь с внутренней стороны века. Цвет кожных покровов может иметь белый или сероватый оттенок.
Заметив проявления, похожие на халязион, стоит записаться на прием к врачу-офтальмологу. Несмотря на то, что в большом проценте случаев халязион не дает осложнений и проходит самостоятельно, игнорировать появление такой проблемы не следует. Своевременная диагностика недуга дает большие шансы обойтись без неприятных последствий и быстро устранить недуг. Также не следует забывать, что халязион может иметь схожие признаки с другими заболеваниями (аденокарционома мейбомиевой железы), которые способны давать серьезные осложнения, а иногда и вовсе представляют угрозу для области поражения.
Вирусный конъюнктивит
Может сопровождать обычную простуду и другие системные вирусные инфекции: корь, ветрянку, краснуху, свинку.
Если вирусные конъюнктивиты развиваются как самостоятельные заболевания, возбудителем обычно служат аденовирусы различных серотипов, реже – энтеровирусы. Встречаются такие формы: фолликулярная, геморрагическая, пленчатая.
Развитие болезни и симптоматика
Чаще всего недуг развивается после контакта с человеком больным конъюнктивитом, а иногда присоединяется после перенесенных инфекций верхних дыхательных путей.
Инкубационный период длится от 5 до 12 дней. Затем начинается характерное покраснение конъюнктивы, водянистые выделения из глаза, ощущение раздражения в глазах. Возникая в одном глазу, инфекция часто распространяется и на второй.
В тяжелых случаях у больных наблюдается светобоязнь, хемоз.
Справка! Хемоз – отек конъюнктивы глазного яблока.
Воспаляется роговица. Нечеткость окружающих предметов, ореолы и вспышки вокруг них свидетельствуют в пользу ее помутнения. При помутнении роговицы врач может наблюдать его очаги еще в течении двух лет после выздоровления пациента.
При фолликулярной форме на конъюнктиве нижнего века появляются небольшие и средние фолликулы.
Геморрагический вид характерен множественными разрывами сосудов (геморрагий) конъюнктивы.
При пленчатой форме формируются пленчатые мембраны и точечные инфильтратов роговицы, развивается синдром «сухого глаза».
Диагностика
Специфических симптомов, которые безошибочно бы указывали на вирусную природу болезни нет. Обычно диагностируется по клиническим проявлениям. В редких случаях показан мазок из глаза на посев вирусных культур. Возможно проведение иммунологических анализов крови на инфекции: ИФА (иммуноферментный анализ), ПЦР (полимеразная цепная реакция). Их назначают при тяжелом течении воспалительного процесса и для исключения других серьезных заболеваний.
Вирусная форма отличается водянистыми выделениями – гнойные говорят в пользу бактериальной инфекции. Вторичная бактериальная инфекция присоединяется к вирусной в единичных случаях. Для ее диагностики выполняется бактериальный посев отделяемого из глаза.
Терапия
Аденовирусный конъюнктивит при неосложненной форме склонен проходить сам. Длится он при средней тяжести около 1 недели, и в более тяжелых случаях до 3 недель.
Лечение легкой формы заболевания симптоматическое. Глаза очищают от выделений. Показано наложение холодных компрессов на глаза.
В более тяжелых случаях практикуется применение противовирусных, иммуномодулирующих и противовоспалительных препаратов:
- Интерфероны местно. Офтальмоферон, Интерферон лейкоцитарный.
- Противовоспалительные (НПВС).
- Противоаллергические.
- Слезозаместительные (Капли искусственной слезы и др).
Если развилась светобоязнь офтальмолог назначает глюкокортикостероидные мази или глазные капли. Их самостоятельное применение запрещено, так как врач сначала должен исключить герпесный кератит – гормональные препараты могут его усугубить.
В случае угрозы развития бактериальной инфекции возможно применение антибиотиков.
Герпетический конъюнктивит
Возбудителем является вирус простого герпеса Herpes Simplex, гораздо реже – Herpes Zoster.
Проявляется односторонне. Течение подострое, возможны рецидивы.
Характерные признаки данного конъюнктивита – герпетические везикулы (высыпания) на конъюнктиве и веках, выраженная гиперемия белка глаз, чувство рези и жжения в глазах. Но сыпь на конъюнктиве очень быстро проходит, так что к моменту обращения к врачу ее может не быть. Сохранение везикул на веках возможно до 3-х дней, что может помочь в постановке диагноза при своевременном обращении за медицинской помощью. Других характерных признаков воспаления оболочки глаза, вызванной простым герпесом, нет. Если возбудитель – Herpes Zoster, наблюдается характерное поражение кожи лица.
Лечение
Терапия иммунокорректирующая, противовоспалительная и противовирусная:
- Препараты интерферона местно.
- Мазь Ацикловир и производные. В тяжелых случаях препарат назначают также внутрь.
- Противовоспалительные. В начале лечения НПВС. На втором этапе – кортикостероиды.
- Профилактически для предупреждения развития бактериальной инфекции назначают местные антибиотики с высокой проникающей способностью.
- Слезозаместители. «Искусственная слеза» и др.
При адекватной терапии болезнь входит в ремиссию за 2–3 недели.
Причины воспаления слезного канальца
Основной причиной развития воспалительного процесса является закупорка слезного канала из-за того, что при рождении у ребенка не прорвалась пленка, которая защищает глазки новорожденного внутри утробы матери от околоплодных вод. Пленка также защищает от околоплодных вод нос и дыхательные пути крохи. Обычно она самостоятельно разрывается сразу после родов малыша с первым его криком. Но бывает, что пленка так и остается целой, и это в дальнейшем препятствует нормальному процессу слезоотделения.
Как следствие – слезы накапливаются в слезном мешочке, происходит его деформация и в результате провоцируется развитие воспалительного процесса.
Радикально решить эту проблему поможет зондирование слезного канальца у новорожденного. Обычно процедура проводится деткам в двух или трехмесячном возрасте, но допускается проведение процедуры и в более раннем возрасте, если есть на то прямые показания.
В категорию риска входят дети с синдромом Дауна, краниосиностозом, последовательностью Голденхар, синдромом расщелин, гемифациальной микросомией или любой лицевой аномалии средней линии.
Стоит отметить и иные причины возникновения дакриоцистита (воспалительного процесса слезных канальцев).
Среди них инволюционный стеноз (наиболее распространенная причина обструкции НЛД у пожилых людей), новообразования в слезном мешочке, болезнь Синуса (врожденная или приобретенная после некорректного хирургического вмешательства – повреждение синуса), травмы (переломы назо-орбитальные), заболевания воспалительного типа, неоплазм.
Как можно уточнить диагноз
Симптомы стеноза мамы часто путают с признаками конъюнктивита и начинают самостоятельно лечить патологию в домашних условиях. В данном случае промывание, компрессы, глазные капли не дадут желаемого результата. Чтобы понять природу проблемы и устранить ее, необходима точная диагностика, которую проведет врач-офтальмолог.
Методы диагностики
Для начала специалист осмотрит и ощупает глазки малыша. Это позволит определить, имеются ли выпячивания в уголках глаз, наблюдается ли слезостояние. Надавив на слезный мешочек, врач оценивает характер выделившейся жидкости. Офтальмолога также интересуют:
- кожа на веках (на предмет отечности и покраснения);
- ресницы – равномерность и темп роста;
- состояние слезных точек.
Поставить окончательный диагноз помогут методы исследования, которые проведет сам окулист.
Пробы на дакриоцистит
| Наименование | Что дает | Особенности |
|---|---|---|
| Канальцевая | Оценивается состояние слезного мешка, канальцев и точек | Глазки закапывают колларголом 2%-ным и через 5 минут проверяют: • если краска исчезла, патологии нет; • пигмент рассосался за 10 минут – отток жидкости замедлен; • краска задержалась надолго в полости конъюнктивы – явный признак закупорки. |
| Носовая | Проверяется вся система на проходимость слезы | В глаза капают то же средство, что и в предыдущей пробе. Из ваты скатывают турунды и вводят в пазухи, заглубив на 2 см. Диагностика проводится по тому же принципу, что и при канальцевом тесте: проверяется, через сколько минут окрасится ватный тампон. Отсутствие пигмента – свидетельство полной непроходимости. |
Помимо указанных в таблице проб, понадобится расширенное лабораторное исследование крови. Тестируют также отделяемое из глаз на предмет выявления инфекции.
Метод диагностики
Подтвердить либо опровергнуть предполагаемый диагноз помогут дополнительные методы:
- эндоскопия носовой полости;
- зондирование слезных путей;
- промывание протоков.
Данные методы имеют двойную направленность – не только уточняют диагностику, но и являются лечебной мерой.
Помимо офтальмолога, придется пройти обследование у педиатра, ЛОР-врача, иммунолога, инфекциониста и аллерголога, чтобы исключить наличие ОРВИ, негативных реакций организма на раздражители и ряд других факторов. Возможно, понадобится консультация хирурга.
Дакриоцистит – зондирование слезного канала у детей
В первые дни жизни у новорожденных детей довольно часто наблюдается небольшое выделение гноя из глаз. Иногда это явление ошибочно принимают за конъюнктивит, хотя причина может быть совершенно иная.
Основным виновником подобных явлений считается воспаление слезного мешка и непроходимость слезных каналов – дакриоцистит. Диагноз «дакриоцистит» ставится грудничкам на первом-втором месяца жизни.
Причины его развития следующие: во время беременности плод находится в жидкой среде и его естественные слезные каналы перекрывает желатиновая пленка, которая препятствует попаданию околоплодных вод в организм.
Во время рождения, при первом крике, желатиновая пленка рвется, открывая носослезные проходы. Однако это происходит не всегда, и тогда в глазах ребенка создается идеальная среда для развития заболевания, а процесс оттока жидкости нарушается. Дакриоцистит у детей действительно похож на конъюнктивит, поэтому их так легко спутать.
Для того, чтобы точно установить причину проблемы, врач сначала проводит осмотр малыша.
Признаками дакриоцистита могут быть:
- воспаленные и красные глаза;
- гнойные выделения из слезного мешка;
- слезный застой;
- слезотечение.
Затем необходимо сделать пробу Веста: малышу закапывают в глаза красящий раствор, а в нос вставляют тонкий ватный тампон.
Если через несколько минут тампон не окрасится, значит, слезный канал действительно непроходим, а если краситель проявится, это будет говорить о том, что слезный канал не закупорен и будет достаточно простого массажа.
При подтверждении дианоза «дакриоцистит», в ряде случаев может потребоваться зондирование или бужирование слезного канала ребенка.
Когда нужно делать зондирование?
Для начала специалисты всегда назначают консервативное лечение — родители могут сами делать малышу специальный и несложный массаж, промывание глаз, закапывать капли. Обычно массаж каналов и закапывание капель на ранней стадии заболевания помогает в 80% случаях. Если же такое лечение не даст результатов, придется прибегнуть к хирургическому вмешательству.
Зондирование слезно-носового канала – это крайняя мера в лечении дакриоцистита у новорожденных, но затягивать с ней нельзя. Суть метода заключается в следующем: под местной анестезией врач вводит в слезные пути специальный зонд и прочищает слезные каналы. Зондирование позволяет излечить дакриоцистит и избежать возможных осложнений в будущем. Процедура безопасна и занимает всего 3-5 минут. Если ребенку уже больше 3-5 месяцев курс лечения может меняться, а вместо зондирования проводят бужирование слезного канала. В процессе бужирования малышу делают прокол, убирая непроходимость слезного канала.
В связи с тем, что слезных канал у совсем маленьких детей мягкий, прокол или промывание проходят легко и проблема в большинстве случаев убирается сразу же.
При правильном выполнении процедуры рецидивов не возникает, однако очень редко эта манипуляция может оказаться не эффективной: при дефектах носовой перегородки, чрезмерной изогнутости слезного канала или при других нарушениях. В подобных случаях нужно проводить регулярный массаж канала до достижения ребенком шести лет.
В этом возрасте самостоятельно формируются кости, поэтому врачи могут понять, есть ли изменения, и определить дальнейшую тактику лечения. Что касается массажа, то он является прекрасной профилактикой и разминкой слезных каналов.
Его рекомендуются делать всем для того, чтобы не возникло необходимости проводить зондирование слезного протока. Нужно иметь в виду, что любой массаж всегда назначается врачом, как и лекарственные препараты. Доктор покажет и расскажет, какая техника массажа необходима в каждом конкретном случае.
Правила выполнения массажа
Правильное выполнение всех действий во время массажа – залог положительного результата и здоровья ребенка. Ваши руки должны быть абсолютно чистыми и сухими, с аккуратно подстриженными короткими и гладкими ногтями во избежание случайного травмирования кожи или слизистой малыша.
Массажные движения, назначенные врачом, удобнее всего выполнять мизинцем, круговыми движениями. Массаж новорожденных при дакриоцистите помогает содержимому слезного мешочка протолкнуть желатиновую пленку через носослезные каналы.
Закапывайте капли перед кормлением, так как во время или после еды младенец может уснуть и капли начнут действовать.
Запись на прием к врачу педиатру
Обязательно пройдите консультацию квалифицированного специалиста в области детских заболеваний в клинике «Семейная».
Противопоказания
Как и для любой другой процедуры, для промывания слезных путей характерны некоторые противопоказания. Так, операцию не делают людям, у которых выявлена водянка слезного мешка или гнойное воспаление глаз (гидропс и флегмон соответственно).Промывание не назначается, если у обследуемого диагностировано растяжение слезного мешка (при этом он содержит слизь) из-за опасности распространения гноя.В ряде других случаев процедура не считается опасной и не требует дополнительного ухода, однако на время заживления придется отказаться от ношения мягких контактных линз и других их разновидностей (для коррекции рефракции рекомендуется использование очков с диоптриями).
Если массаж не помогает
Бывают редкие случаи, когда простое классическое лечение закупорки слезных путей не помогает. Происходит такое при запущенном дакриоцистите (когда слезы каменеют в просвете, что приводит к полной закупорке прохода).
Рак проекции слезного мешка, злокачественная опухоль слезных желез лечится исключительно операцией.
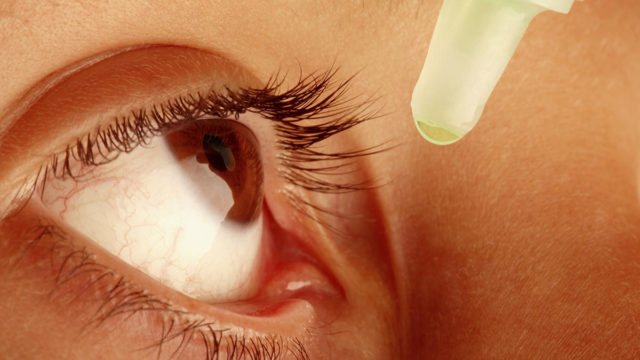
Взрослым
Врач назначает оперативное вмешательство. Операция несложная, под местным наркозом. Сама процедура занимает 5-7 минут. Есть три актуальных метода вмешательства:
- Лазерный – используют эндоскоп с лазером. Проделывают небольшое отверстие в носовой полости и соединяют со слезным мешочком.
- Эндоскопический – вводится тонкая трубка с камерой на конце. В закупоренном слезоотводнике делают надрез, что помогает сделать новый слезный путь.
- Баллоный – позволяет не делать надрезов на лице. Вводится трубка с небольшим баллоном на конце. Внутри прохода приспособление расширяется и увеличивает канал.
Оперативное вмешательство детям
Операции детям проходят в возрасте от семи месяцев. Под общим или местным наркозом. Хирургическое вмешательство происходит только в стенах стационара. Проводить операцию на дому строго запрещено.
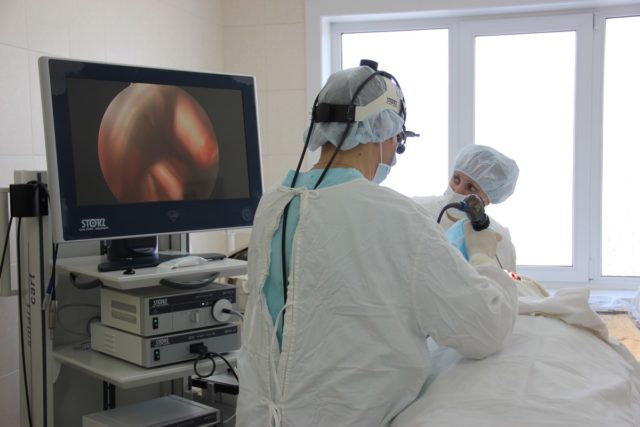
Используют маленькие зонтики, которые выглядят, как много маленьких иголочек с тупыми концами. Ими аккуратно расширяют соединяющий канал младенца и избавляют его от гноя – то есть проводят зондирование. Вся процедура занимает пять минут и совершенно безвредна.
Детям также проводят бужирование слезного канала – расширяют просвет канала с помощью тонкого длинного стержня (бужа).
Суть всех методов – расширить путь отвода слезы и избавить ребенка от гнойных выделений. Иногда процедуру зондирования или бужирования нужно повторить спустя несколько месяцев для закрепления эффекта.
Чем опасна механическая желтуха?
Билирубин обнаруживается в крови и в норме. Однако его максимальные концентрации, как правило, не превышают 20,5 мкмоль/л.
При механической желтухе его концентрация в крови начинает постоянно нарастать и может достигать нескольких сотен мкмоль/л. Такой высокий уровень билирубина оказывает выраженное токсическое действие практически на все биохимические процессы, органы и системы организма. Кроме того, при наличии механической желтухи невозможно ни хирургическое, ни химиотерапевтическое лечение основного заболевания. Дальнейший рост концентрации билирубина приводит к гибели пациента.
Хотя инфузионная терапия и может несколько «разбавить» концентрацию в крови на короткое время, единственным способом снизить его концентрацию является восстановление оттока желчи из печени.
Лазерное удаление халязиона
Удаление халязиона века лазером более современный и безопасный метод. С его помощью ткани разрезаются, убирается халязион, обрабатывается место рассечения. Швы не накладываются, нет надобности в повязке, отсутствует вероятность рецидива, так как устраняется и капсула. Сразу после операции можно жить по обычному распорядку. На контроль к офтальмологу пациенту необходимо прийти через два дня.
Образование халязиона у детей довольно распространённое явление. Если лечение не помогает, требуется операция. Обычно перед этим назначают следующие исследования: анализы крови общий, на свёртываемость, на сахар, мочи и кала. Список может быть расширен при необходимости. Отличие детской манипуляции от аналогичной взрослой состоит в том, что детям дают общий наркоз. У них часто возникает повторное зарождение этой горошинки на веке, поэтому так важны профилактические меры и врачебное наблюдение в течение нескольких дней. В детском возрасте удаление проводят как традиционным способом, таки лазерным.
Как при всякой другой операции вероятны неприятные последствия:
- появление отёка, гематомы, которые исчезают через пару суток;
- деформация роговицы;
- возникновение шрама или рубца, который мешает морганию;
- инфицирование раны и её воспаление.
Для того чтобы все врачебные действия привели к благоприятному результату, желательно грамотно подойти к выбору клиники и специалиста и полностью выполнять его рекомендации.
Специалисты центра
Причины закупорки слезного канала у ребенка
Слезная железа производит слезу, которая омывает глазное яблоко, а затем направляется в общий проток, который открывается в области нижней носовой раковины. Непроходимость вызывает нарушение регулярного оттока слезы, в результате слезная жидкость начинает застаиваться, что приводит к образованию конкрементов, состоящих из хлорида натрия и других неорганических веществ.
Основные причины непроходимости слезного канала у детей связаны с обтурацией слезоотводящих путей слизистой пробкой. У некоторых новорожденных наблюдается недоразвитие носослезного протока, что приводит к сужению его просвета и способствует застойным процессам.Другие возможные причины заболевания:
-
врожденные аномалии строения черепа и век;
-
наличие сопутствующих заболеваний, в том числе расщелины неба и синдрома Дауна;
-
хронические инфекционные заболевания органа зрения;
-
развитие конъюнктивита, ринита, создающих благоприятные условия для образования спаечного процесса в области носослезного протока;
-
травмы костей носа и глазницы, возникающие во время зондирования или промывания;
-
опухоли костных стенок, слезного мешка и других костей лица;
-
попадание в слезный проток частиц пыли, косметических средств.
Определить точные причины заболевания должен детский отоларинголог
Важно провести качественный осмотр и назначить комплексную диагностику, которая позволит выявить все этиологические факторы и подобрать максимально эффективное лечение.
Массаж после зондирования
Перед тем, как приступить к выполнению массажа родители должны хорошо вымыть руки с мылом. Затем протрите их водным раствором из фурацилина. Это необходимо, чтобы обеззаразить свои руки и предотвратить занесение патогенных микроорганизмов в глаза малыша. Кроме этого, этим раствором нужно смочить кусочек ваты или бинта и протереть область вокруг глаз.
Массаж слезного канала
Массирование нужно выполнять следующим образом:
- Нащупайте у основания носовой полости маленькое возвышение. Самая дальняя точка такого бугорка является начальной для проведения такого массажа.
- Аккуратно надавливайте пальцами на возвышенность и вращательными движениями дойдите до внутреннего угла глаза. Повторно эту манипуляцию нужно сделать не менее 10 раз в течении одной процедуры.
В некоторых случаях после проведения процедуры может образоваться небольшая отечность. Беспокоиться не нужно, так как она не является патологическим состоянием. Многие переживают за своего малыша и думают больно ли делать зондирование? На самом деле это не больно, а неприятно, но в дальнейшем ребенок не будет ничего помнить, а наоборот скажет вам спасибо. При тщательном соблюдении всех рекомендаций врача риски осложнений можно свести к минимуму.
Рекомендуем прочесть: лечение косоглазия у взрослых.
Техника проведения зондирования слезного канала
Как уже говорилось выше, процедура зондирования слезного канала у детей, проводиться под местной анестезией. Для этого используют капли алкаина полпроцентного. Новорождённых и грудничков крепко пеленают, чтобы они своими ручонками и ножками не мешали офтальмологу проводить необходимые манипуляции. Также в обязательном порядке фиксируют голову, после чего раскрывают веко (нижнее или верхнее, в зависимости от локализации воспалительного процесса) и закапывают обезболивающий раствор. После чего, врач поступательными движениями вводит специальный зонд в слезный канал и проталкивает желатиновую пробку, а затем промывает его антисептическим раствором. Для бужирования используют конический зонд Зихеля, при помощи которого расширяют канал и длинный зонд Боумена, которым непосредственно разрывают мембрану.
Результат проверяют при помощи введения в слезный канал окрашенного физраствора. Для этого в носовые ходы вставляют тампончики из ваты. Если все прошло успешно, то они окрасятся в цвет физраствора.
Весь процесс зондирования занимает не более пяти минут. Все манипуляции безболезненны, но маленькие дети, как правило плачут. Это является нормальным. Ведь малышей обездвиживают, а в глаз направляют яркий свет. К тому же плач облегчает врачу попадание в слезный канал.
После бужирования в течении недели в обязательном порядке проводят антибактериальную терапию.
Ранние сроки проведения операции позволяют малышу легче ее перенести. В идеале – это возраст двух или трех месяцев, при необходимости зондирование делают и раньше.
Поздние сроки опасны тем, что желатиновая пробка перерождается в соединительную ткань и бужирование не поможет. Необходимо будет проводить более глубокое хирургическое вмешательство.
В некоторых случаях офтальмолог может порекомендовать терапевтические методы, с помощью которых можно устранить закупорку слезных каналов или по крайне мере, облегчить состояние малыша до проведения зондирования. Речь идет о массаже слезных каналов
Но выполнять его следует крайне осторожно. И так, прежде всего аккуратными движениями при помощи ватного или марлевого диска выдавливают влагу из слезного мешка. После воспаленный глазик закапывают раствором теплого фурацилина и тампоном убирают гнойные выделения
И только после этих, подготовительных процедур делают массаж. Он заключается в аккуратных толкательных движениях пальцами в области слезного мешка (технику должен показать специалист). Затем необходимо закапать глаз дезинфицирующим раствором. Такие процедуры необходимо делать несколько раз в день. В некоторых случаях такие действия помогают избежать операции
После воспаленный глазик закапывают раствором теплого фурацилина и тампоном убирают гнойные выделения. И только после этих, подготовительных процедур делают массаж. Он заключается в аккуратных толкательных движениях пальцами в области слезного мешка (технику должен показать специалист). Затем необходимо закапать глаз дезинфицирующим раствором. Такие процедуры необходимо делать несколько раз в день. В некоторых случаях такие действия помогают избежать операции.
Если закупорка слезных каналов вызвана искривлением носовых перегородок или патологическим строением каналов, то необходимо более обширная хирургическая операция по устранению причины. Ее проводят только по достижению ребенком шестилетнего возраста.
Промывание слезного канала у новорожденных
Из-за физиологических особенностей строения носослезные каналы грудничка в большей степени могут быть перекрыты желатинозной пленкой, которая должна самоликвидироваться спустя 15 дней после появления на свет ребенка. В стандартных случаях этому процессу не способствуют медикаментозно — он происходит самостоятельно под действием слез.
Однако не всегда пленка растворяется естественным способом, что может свидетельствовать о ее чрезмерной плотности или врожденной аномалии строения черепа либо слезных каналов.В таких случаях медики рекомендуют отложить промывание слезного канала у грудничка. Как правило, с процедурой следует повременить до момента, пока ребенку не исполнится хотя бы 2 месяца. В ряде случаев офтальмологи назначают младенцу специальный массаж, который помогает очистить слезные каналы без дополнительного вмешательства. На первых этапах терапии мать ребенка может массировать требуемую область самостоятельно.Комплекс упражнений не так сложен. Например, после каждого кормления мать с усилием 6-10 раз массирует слезный канал ребенка по направлению вверх-вниз
Однако массаж важно выполнять правильно. Его проведению должна предшествовать обязательная консультация специалиста
Затем применяется специальный набор для промывания, который может включать:
- Конический инструмент (зонд Захиля);
- Зонд Боумена, имеющий заостренное основание (с его помощью врач прокалывает желатинозную пленку, мешающую оттоку слезной жидкости);
- Специальные тупые иглы и др.
Перед операцией слезные каналы дезинфицируются раствором. Завершающий этап промывания предполагает обеззараживание путем введения антибиотиков, что впоследствии исключает риск воспаления и развития инфекционных заболеваний.
Лечение дакриоцистита
Основные методы лечения — массаж в области слезного мешка, промывание слезоотводящих путей и хирургическая тактика
- зондирование слезоотводящих путей;
- через слезные точки, чаще нижнюю;
- открытое зондирование, через разрез кожи;
- ретроградное зондирование, через нижний носовой ход;
2. дакриоцисторинодренаж;
3. экстирпация слезного мешка (удаление слезного мешка);
4. дакриоцисториностомия (образование соустья между слезным мешком и носом);
- наружная дакриоцисториностомия
- эндоскопическая эндоназальная дакриоцисториностомия (трансканаликулярной лазерной дакриоцисториностомии с дренированием сформированного соустья силиконовой интубационной трубочкой, которую удаляют через 6 мес.)
Массаж в области слезного мешка. Массаж должен быть точечным и не содержать никаких трений кожи в области слезного мешка. Давление должно производиться на спайку век, за передний гребень слезной ямки, в глубину орбиты. Надавливаний (массаж) за один прием следует проводить 1-2-3. При правильном массаже ребенок непременно реагирует как на неприятные действия. Массаж желательно проводить перед каждым кормлением, 5-6 раз в день, в течение 1–2 недель. Если это малоэффективно, назначают зондирование. Эффективность массажа с полным излечением дакриоцистита у детей грудного возраста до 3-х месяцев достигает 60%, в возрасте 3–6 мес. она снижается до 10%, во второй половине первого года не превышает 2%.
Промывание слезоотводящих путей. Игла вводится в расширенную коническим зондом слезную точку, пока она не упрется в спинку носа, отодвигается немного назад и мешок промывается физиологическим раствором. Из опыта свой практики могу сказать, этот способ лечения у детей малоэффективен. Лучше проводить зондирование с последующим промыванием.
Хирургическая тактика. При зондировании после расширения слезной точки используется зонд № 1-2 у детей и № 4-5 у взрослых. Движение зонда, начиная со слезной точки, должно быть вначале вертикальным на протяжении около 2 мм, затем зонд поворачивают на 90 градусов для прохождения горизонтальной части канальцев на протяжении около 10 мм. Затем, для прохождения слезно-носового канала, зонд необходимо повернуть опять в вертикальное положение и не спеша «нащупать» вход в слезно-носовой проток.
При правильном введении и положении зонда в слезно-носовом протоке подвижность его в боковых направлениях резко ограничивается, и он жестко упирается в нижний носовой ход. Погрешности могут выражаться в ложных ходах или «недозондировании». Повторное зондирование проводят через 5 – 7 дней.
Со второй половины ХХ века широкое применение имела наружная дакриоцисториностомия. У операции было много недостатков, основной — косметический дефект в виде рубца. Сейчас можно осуществлять эндоскопические операции с внутриносовым доступом:
- без косметических дефектов;
- у пожилых и ослабленных больных, а также больных с тяжелыми сопутствующими заболеваниями;
- сократить время операции и срок пребывания в стационаре, одновременно корректируя искривление носовой перегородки и других внутриносовых структур.